Ambulante parenterale Antiinfektivatherapie (APAT)
APAT (ambulante parenterale Antiinfektivatherapie) ist die Bezeichnung für die parenterale (selten intramuskuläre) Verabreichung von antiinfektiven Substanzen außerhalb des Krankenhauses, wie beispielsweise in Ambulanzen, Praxen, stationären Pflegeeinrichtungen sowie im häuslichen Umfeld.
Indikation
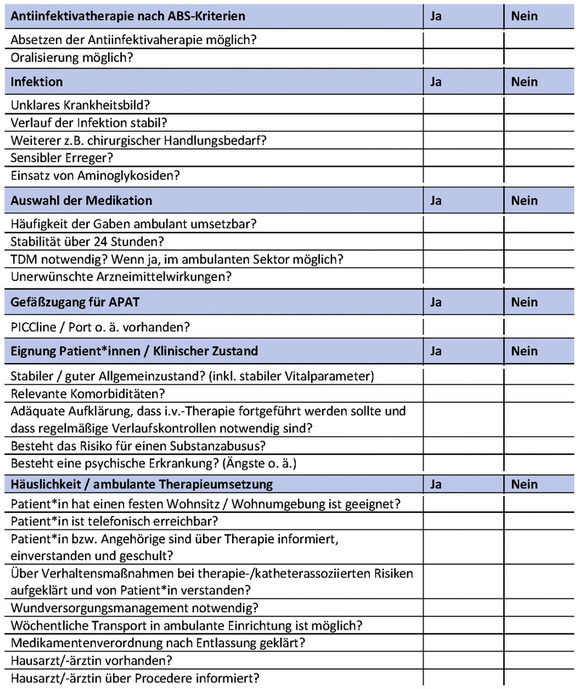
Tab. 1 Checkliste mit Auswahlkriterien für eine ART
Die Indikation für eine APAT ebenso wie der Behandlungsplan sollen inital von der Infektiologie übernommen werden, d.h. von „Fachärzt*innen für Innere Medizin und Infektiologie“ bzw. „Klinische Fachärzt*innen mit Schwerpunkt Infektiologie bzw. Zusatzbezeichnung Infektiologie“.
Grundsätzlich besteht die Indikation zur APAT bei Infektionen, die eine längere (>3-5 Tage) parenterale Therapie erfordern, wenn der/die Patient*in geeignet erscheint und die ambulante Versorgung organisiert werden kann. Bei der Indikationsstellung sind mehrere Faktoren zu berücksichtigen, die im Rahmen einer Checkliste geprüft und dokumentiert werden sollen (Tab. 1).
Spezielle Gruppen
Ältere Menschen. APAT stellt auch für ältere Menschen eine Therapieoption dar, bei denen Komorbiditäten eine größere Rolle spielen können.
IV Drogenkonsum. Patienten, die i.v.-Drogen injizieren, sollen nicht grundsätzlich von einer APAT ausgeschlossen werden. Es bietet sich an, spezielle Auswahlkriterien festzulegen und vor Beginn der APAT ein psychiatrisches Konsil hinsichtlich der Eignung einzuholen. Eine Verabreichung der Substanzen in einer Einrichtung (z.B. Substitutionsambulanz) soll erwogen werden. Zudem sollen strenge Kriterien angelegt werden, um einen Missbrauch des intravenösen Zugangs zu verhindern (z.B. Verbände, bei denen ein Missbrauch direkt zu erkennen ist).
Wohnungslose. Auch Wohnungslose sollen nicht von einer APAT ausgeschlossen werden. Jedoch soll die Verabreichung der Antiinfektiva in einer Einrichtung (z.B. Ambulanz, Hausarzt, etc.) erfolgen. Die Patientenselektion hier besonders wichtig.
Intravenöser Zugang
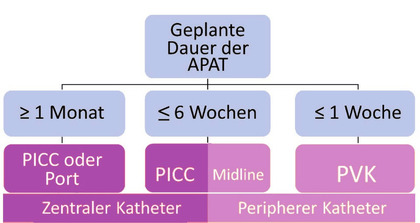
Abb. 1 Katheterauswahl nach geplanter Therapiedauer
Für die APAT eignen sich verschiedene intravenöse Katheter: Zentrale Venenkatheter (Peripheralinserted central catheter, PICC oder PICC line), Portkatheter und periphere Venenkatheter (PVK, Midline-Katheter). Die Katheterauswahl soll dabei im Rahmen der Evaluation durch ein APAT-Team erfolgen. Entscheidend ist die Dauer der geplanten APAT, die ausgewählte Medikation und die individuellen Gegebenheiten beim Patienten. Außerdem muss die Katheterauswahl an die vorhandene Infrastruktur (z.B. nach Verfügbarkeit einer interventionellen Radiologie und/oder Chirurgie) angepasst werden. (Abb. 1)
Das Portsystem ist für eine langzeitige intravenöse Therapie ausgerichtet (>1 Monat). Bei gleichzeitig bestehender Indikation für parenterale Ernährung oder Volumentherapie stellt ein Portkatheter in vielen Fällen eine geeignete Option als Gefäßzugang dar.
Ein PICC ist für eine Therapiedauer von bis zu 3 Monaten sehr gut geeignet, kann jedoch auch – je nach Herstellerangaben – länger liegen bleiben. Die PICC-Anlage ist weniger zeitintensiv als die Portimplantation, die Entfernung des PICC kann unkompliziert durch medizinisches Personal erfolgen (Rückzug des Katheters, keine OP), während ein Port chirurgisch explantiert werden muss. Bei Patienten mit chronischer Niereninsuffizienz (CKD III-V) sollte die Anlage einer PICC gut überdacht werden, da durch Gefäßverletzungen die ggf. zu einem späteren Zeitpunkt notwendige Anlage und Maturation einer arteriovenösen Fistel als Dialysezugang erschwert werden kann. Für diese Patienten kann alternativ ein getunnelter zentraler Katheter etabliert werden.
Eine Alternative ist der Midline-Katheter, der für Therapiedauern von bis zu 6 Wochen verwendet werden kann. Der Midline-Katheter kann auch ohne Durchleuchtung am Krankenbett auf der Station gelegt werden.
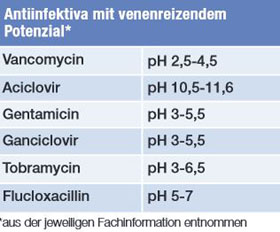
Tab. 2 PH-Werte ausgewählter Antiinfektiva
Eine periphere Venenverweilkanüle sollte für Infusionstherapien außerhalb des Krankenhauses nur in seltenen Ausnahmefällen verwendet werden. Auch wenn heute ein routinemäßiger Wechsel (z.B. nach 72 h) nicht mehr empfohlen wird, beträgt die „Lebensdauer” einer PVK selten mehr als 7 Tage.
Generell können auch bereits existierende zentralvenöse Zugänge für die Antibiotikatherapie verwendet werden. Ebenso eignen sich andere zentralvenöse Zugänge (z.B. Hickmankatheter, Demerskatheter).
Auch die antimikrobielle Substanz kann die Katheterauswahl beeinflussen. Auf Grund eines venenreizenden Potenzials durch einen sehr hohen oder sehr niedrigen pH-Wert, sollte beim Einsatz dieser Substanzen im Rahmen einer APAT nach Möglichkeit ein zentraler Venenkatheter etabliert werden.
Außerstationäre Versorgung
Prinzipiell stehen drei Möglichkeiten für die Durchführung einer parenteralen Therapie mit Antiinfektiva im ambulanten Bereich zur Verfügung:
- Verabreichung in einer ambulanten medizinischen Einrichtung (z.B. Praxis, Ambulanz, Tagesklinik)
- Verabreichung durch Pflegekräfte/Pflegedienst in einer Betreuungseinrichtung (z.B. Pflegeheim, Altenheim)
- Verabreichung durch den Patienten oder Angehörige selbst im häuslichen Umfeld des Patienten.
 © AdobeStock
© AdobeStock
Die Auswahl des geeigneten Modells muss individuell für jeden Patienten getroffen werden. Die ambulante Therapiesteuerung erfolgt unter infektiologischer Leitung und in Kooperation mit Hausärzt*innen. Bereiche, in denen diese infektiologische Expertise nicht vorhanden ist, sollen Kontakt zu einem Behandlungszentrum mit Infektiologie in ihrer Umgebung aufnehmen. Weitere Informationen über das infektiologische Beratungsnetzwerk für Hilfestellung bei infektiologischen Fragen sowie die Standorte der „Zentren für Infektiologie“ sind auf den Internetseiten der DGI https://www.dgi-net.de/dgi-zentren/ bzw. für die Pädiatrie unter https://dgpi.de/ zusammengefasst.
Versorgung iV-Zugang
Regelmäßige Verbandswechsel sollen, wie vom Hersteller vorgesehen, von geschulten Personen vorgenommen werden, bevorzugt von APAT-geschultem Personal. Die Frequenz des Wechsels von Verbänden ist abhängig vom jeweils verwendeten Katheter. Zu der Schulung gehören Informationen wie man Komplikationen frühzeitig erkennt, mit dem intravenösen Katheter baden/duschen kann, wohin/an wen sie sich jederzeit wenden können, wenn Probleme auftreten.
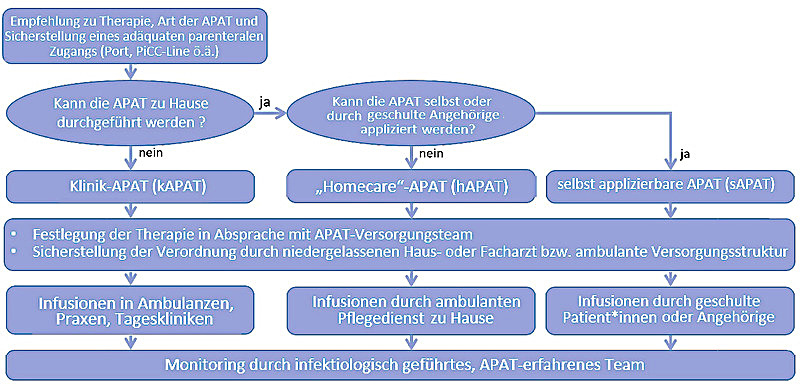
Abb. 2 Flowchart mit Skizze der Versorgungsprozesse im Rahmen der APAT
Katheterkomplikationen
Komplikationsraten sind bei allen Katheterarten insgesamt niedrig und wahrscheinlicher bei peripherer Lage (Midline >PICC >Port). Die in der Literatur beschriebene Häufigkeit von CRT liegt zwischen 0 und 6% oder 0,39-0,48 pro 1.000 Kathetertage. Die Thrombose ist eine der häufigsten katheterbedingten Komplikationen. Als mögliche Risikofaktoren finden sich neben der Art des intravenösen Zugangs die Dauer der Therapie, Alter, weibliches Geschlecht und die Anzahl der zu applizierten Antiinfektiva.
Antikoagulation
Das Risiko venöser Thromboembolien (VTE) bei der APAT ist nicht vollständig geklärt. Die optimale Strategie für die Thromboseprophylaxe bleibt daher derzeit noch offen. Die Ergebnisse der bislang vorhandenen Studien sprechen nicht für eine generelle Empfehlung zur Thromboseprophylaxe. Allerdings sollte eine hohe Aufmerksamkeit gelten, insbesondere für Patienten mit bekannten Risikofaktoren für VTE.
Monitoring
APAT-Patient*innen müssen ambulant kontinuierlich überwacht werden. Die ambulante Therapiesteuerung erfolgt im APAT-Team unter infektiologischer Leitung und in Zusammenarbeit mit Hausärzt*innen. Die Patient*innen sollen regelmäßig, möglichst wöchentlich, von einem infektiologisch erfahrenen Arzt/Ärztin gesehen werden. Es sollen überprüft und dokumentiert werden:
- Katheter und Insertionsstelle
- Nebenwirkungen
- Klinisches Therapieansprechen
- Therapiedauer
- Möglichkeit zur Oralisierung/Deeskalierung
Laborchemische Kontrollen können wohnortnah durchgeführt werden und beinhalten Differentialblutbild, Elektrolyte, Nierenretentionsparameter, Leberenzyme, ggf. Inflammationsparameter und Antiinfektivaspiegel.
Versorgungsstrukturen
Die ambulante parenterale Behandlung mit Antiinfektiva hängt maßgeblich vom Vorhandensein eines infektiologisch geführten APAT-Teams und einer Versorgungsstruktur ab. Im Zuge der Zunahme komplexer Erkrankungen, der Anzahl von Komorbiditäten und komplexen Infektionserkrankungen werden auch die Indikationen für Therapien mit indizierter längerer Therapiedauer zunehmen. Für ein breiteres Angebot der APAT als Therapieform in Deutschland müssen bundesweite, standardisierte Strukturen und formale Finanzierungsmodelle in der Primär- und Sekundärversorgung etabliert werden.









 Diese Seite weiter empfehlen
Diese Seite weiter empfehlen