August Stich, Würzburg
West-Nil-Fieber
Das West-Nil-Fieber ist eine von Stechmücken auf Vögel und Säugetiere übertragene Viruserkrankung, deren Vorkommen sich ursprünglich nur auf die tropischen und subtropischen Regionen Afrikas und des Nahen Ostens beschränkte. Mit der globalen Erwärmung und der Verbreitung invasiver Mückenarten steigt jedoch die Wahrscheinlichkeit, dass auch Mitteleuropa zunehmend von dieser Krankheit erobert wird.
Ursprung des West-Nil-Virus
Das West-Nil-Virus (WNV) mit seinen beiden Subtypen ist inzwischen nahezu weltweit verbreitet. Erstmals wurde es 1937 in Uganda in der Subregion West-Nile entdeckt. Es ist ein Mitglied der Familie der Flaviviridae [Smithburn et al., 1940], zu der auch andere wichtige Krankheitserreger wie das Gelbfieber-, Dengue-, JE-, Zika- oder FSME-Virus gehören. Im Verlauf des letzten Jahrhunderts hat sich das WNV in die meisten Teile der Welt ausgebreitet, insbesondere durch Zugvögel, die als Reservoirwirte fungieren. Viele heimische Moskitoarten übertragen das Virus auf Säugetiere, insbesondere auf Menschen und Pferde. WNV ist seit vielen Jahren in Südeuropa endemisch, so in Italien, Rumänien und Griechenland [Paz und Semenza, 2019], und breitet sich immer weiter nach Norden aus. 1999 wurde MNV in die USA eingeschleppt, von wo aus inzwischen der gesamte Kontinent erobert wurde. Auch in Deutschland sind seit 2018 vermehrt autochthone Fälle des West-Nil-Fiebers aufgetreten, was auf eine erfolgreiche Etablierung des Virus in den hiesigen Ökosystemen hinweist.
Übertragung
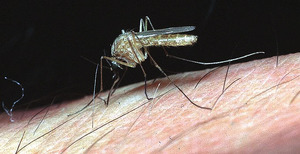
Moskito der Gattung Culex spp. bei der Blutmahl- zeit. In Deutschland ist die weit verbreitete C. pipiens der Hauptvektor für WNV
West-Nil-Fieber ist eine klassische Zoonose. Das Virus wird durch Insektenstiche, hauptsächlich durch Culex-Mücken, seltener durch andere Moskito-Gattungen, übertragen, wenn zuvor ein infizierter Vogel gestochen wurde [Kramer und Bernard, 2001]. Daneben kann das Virus beim Menschen auch durch Bluttransfusionen, Organtransplantationen oder während der Schwangerschaft vertikal übertragen werden [CDC, 2019]. Mückenstiche bleiben jedoch der hauptsächliche Übertragungsweg. In Deutschland ist Culex pipiens der wichtigste Vektor [Ziegler et al., 2019]. Vögel, insbesondere Rabenvögel, dienen als Reservoir. Andere Säugetiere wie Pferde und vereinzelt auch Fledermäuse können als sogenannte „Brückenwirte“ fungieren, die das Virus wieder auf Mücken übertragen.
Der Klimawandel ist die wesentliche Ursache für die Ausbreitung von WNV in Europa. Milde Winter sind der treibende Faktor für die Persistenz des Virus in einer Region, feucht-warme Sommer begünstigen eine höhere Übertragungsrate [Rosenberg et al., 2021]. Ansteigende Temperaturen begünstigen die Vermehrung von Mücken. Zudem ändert sich als Folge des Klimawandels das Verhalten von Zugvögeln. So überwintern beispielsweise jedes Jahr immer mehr Weißstörche in Deutschland.
In den Sommermonaten von 2018 bis 2023 gab es in Deutschland vor allem in den östlichen Bundesländern Sachsen, Sachsen-Anhalt und Brandenburg erste dokumentierte Fälle von West-Nil-Fieber bei Menschen und Tieren, was seine wachsende Bedrohung unterstreicht [Ziegler et al., 2020]. Im Jahr 2024 wurden bisher 51 Fälle bei Vögeln, 85 Fälle bei Pferden und 29 Fälle bei Menschen gemeldet [FLI, 2024].
Klinisches Bild
Die Inkubationszeit des West-Nil-Fiebers beträgt 2 bis 14 Tage nach dem Mückenstich [Sejvar et al., 2003]. Die meisten Infektionen verlaufen asymptomatisch, etwa 80% der Infizierten zeigen keine Krankheitszeichen. Wenn Symptome auftreten, reicht das Spektrum von milden bis schweren klinischen Manifestationen.
Etwa 20% der symptomatischen Patienten entwickeln ein leichtes, grippeähnliches Krankheitsbild, das als West-Nil-Fieber bezeichnet wird [Petersen et al., 2013]. Die weitgehend unspezifischen Symptome umfassen:
- Fieber
- Kopfschmerzen
- Muskel- und Gelenkschmerzen
- Hautausschlag
- Müdigkeit und Übelkeit
Diese Symptome halten in der Regel 3 bis 6 Tage an und klingen ohne langfristige Komplikationen ab.
In weniger als 1% der Fälle führt das Virus zu schweren, dann aber lebensbedrohlichen Verläufen. Klinisch kündigt sich dies in einem erneuten Fieberanstieg an (saddle back fever), in dessen Verlauf neurologische Komplikationen, die als West-Nil-Neuroinvasion bezeichnet werden, hinzukommen. Klinisch zeigt sich dies in einer Enzephalitis, Meningitis oder Myelitis, gelegentlich auch in Kombination. Langandauernde neurologische Schäden sind möglich [Rossi und Ross, 2011]. Vor allem ältere Menschen und Personen mit Vorerkrankungen, wie Diabetes oder Erkrankungen des Immunsystems, sind einem höheren Risiko für schwere Verläufe ausgesetzt.
Diagnostik
Die meisten WNV-Infektionen bleiben unentdeckt. Inzwischen muss aber auch in Deutschland bei fieberhaften Erkrankungen, insbesondere mit neurologischen Symptomen, West-Nil-Fieber in die Differentialdiagnose einbezogen werden. Beim klinischen Verdacht stehen folgende diagnostische Verfahren zur Verfügung:
- Serologische Tests: Der Nachweis von IgM- und IgG-Antikörpern gegen WNV im Blut oder in der Rückenmarksflüssigkeit [Nash et al., 2001]; eine Schwierigkeit besteht in möglichen Kreuzreaktionen zu anderen Flaviviren wie Dengue-, FSME- oder Zika-Virus.
- PCR-Tests: Für den spezifischen Nachweis von MNV-RNA, insbesondere in den frühen Stadien der Infektion [Lanciotti et al., 2000].
- Bildgebende Verfahren: Bei Verdacht auf neurologische Beteiligung kann eine Magnetresonanztomographie (MRT) des Gehirns Veränderungen zeigen, die auf eine Enzephalitis hinweisen [Sejvar et al., 2003], aber nicht spezifisch sind.
Behandlung
Eine spezifische antivirale Therapie von WNV gibt es nicht. Die Behandlung erfolgt symptomatisch durch Flüssigkeitszufuhr, körperliche Schonung, Antipyretika und Schmerzmittelgabe.
Patienten mit neuroinvasiver Erkrankung benötigen in der Regel eine intensivmedizinische Betreuung. Entzündungshemmende Medikamente wie Kortikosteroide werden in bestimmten Fällen, oftmals aus Verzweiflung, verabreicht, wobei ihr Nutzen umstritten ist und weitere klinische Studien benötigt werden, um ihre Wirksamkeit zu überprüfen [Petersen et al., 2013]. Neurologische Folgeschäden können auftreten, die oft eine langfristige Rehabilitation erfordern [Murray et al., 2006]. Die Prognose ist bei neuroinvasiver Erkrankung schlecht, insbesondere bei älteren Patienten.
Prävention und Schutz
Ein Impfstoff gegen WNV ist nicht vorhanden, wenngleich wegen der zunehmenden Bedeutung der Erkrankung diesbezüglich bereits intensive Forschungen stattfinden [Hayes et al., 2005]. Für Pferde ist ein Impfstoff bereits zugelassen [Bunning et al., 2002].
Schwerpunkt des Schutzes vor einer Infektion mit WNV sind Maßnahmen der Mückenbekämpfung und dem Schutz vor Insektenstichen.
Die wirksamste Methode zur Prävention des West-Nil-Fiebers besteht in der Vermeidung von Mückenstichen. Dies ist besonders in den Sommermonaten in den ländlichen Regionen im Osten Deutschlands relevant, wenn die Mückenaktivität am höchsten ist. Wichtige Maßnahmen umfassen:
- Verwendung von Repellentien und das Tragen von langärmeliger Kleidung, insbesondere bei Aufenthalten im Freien in der Dämmerung [CDC, 2019];
- Installation von Fliegengittern an den Fenstern und Türen;
- Entfernung von Brutmöglichkeiten für Stechmücken, z.B. in Blumenuntersetzern oder Regentonnen, in Wohngebieten;
- Meiden stehender Gewässer in Endemieregionen.
Darüber hinaus werden inzwischen durch das Robert Koch-Institut und das Friedrich-Loeffler-Institut Maßnahmen zur Surveillance von WNV verstärkt. Veterinär- und Gesundheitsbehörden überwachen, ob Zugvögel, Pferde oder andere Tiere infiziert sind, um Ausbrüche frühzeitig zu erkennen [Paz und Semenza, 2019]. Deutschland steht vor der Herausforderung, ein effizientes Monitoring-System aufzubauen und sowohl die Bevölkerung als auch das medizinische Personal zu sensibilisieren, um die Erkrankung frühzeitig zu erkennen und zu verhindern [Ziegler et al., 2020].
Ausblick
Das Eintreffen des West-Nil-Virus in Deutschland ist ein Vorbote dessen, was durch den menschengemachten Klimawandel auf uns alle in den nächsten Jahren und Jahrzehnten zukommen wird. Wir erwarten demnächst auch in Deutschland die Transmission von Dengue-, Chikungunya- und Zika-Viren, die in unseren südlichen Nachbarländern bereits endemisch geworden sind.









 Diese Seite weiter empfehlen
Diese Seite weiter empfehlen